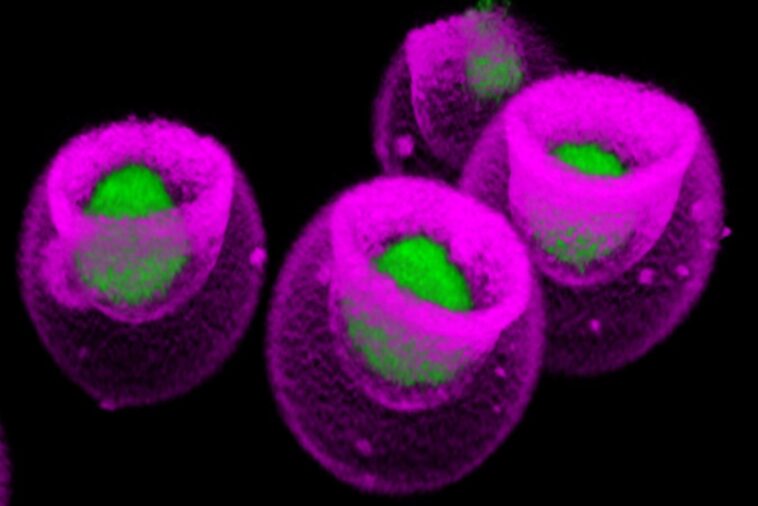
L’image microscopique confocale montre des cellules souches mésenchymateuses (vertes) capturées dans des nanovials (roses). La technologie nanoviale a été développée par Dino Di Carlo et ses collègues de l’UCLA. Crédit : Shreya Udani/UCLA
UCLA Les scientifiques spécialisés dans les cellules souches identifient des instructions génétiques surprenantes pour stimuler la sécrétion de protéines, avec de grandes implications pour la biotechnologie et la thérapie cellulaire.
- Les cellules souches mésenchymateuses, présentes dans la moelle osseuse, sécrètent des protéines thérapeutiques qui pourraient potentiellement aider à régénérer les tissus endommagés.
- Une étude de l’UCLA examinant ces cellules remet en question la compréhension conventionnelle des instructions génétiques qui déclenchent la libération de ces protéines thérapeutiques.
- Les résultats pourraient contribuer à faire progresser la recherche en médecine régénérative et la production en laboratoire de traitements biologiques déjà utilisés.
Élargir les horizons de la médecine basée sur les anticorps
Aujourd’hui, les médicaments à base d’anticorps (des protéines qui combattent les infections et les maladies) sont prescrits pour traiter de nombreux cancers. COVID 19 à un taux de cholestérol élevé. Les anticorps sont fournis par des cellules génétiquement modifiées qui fonctionnent comme de minuscules usines de production de protéines en laboratoire.
Pendant ce temps, les chercheurs ciblent le cancer, les lésions des organes internes et une foule d’autres maladies avec de nouvelles stratégies dans lesquelles des cellules conçues de manière similaire sont implantées directement dans les patients.
Ces applications biotechnologiques reposent sur le principe selon lequel la modification des propriétés d’une cellule ADN produire davantage d’instructions génétiques pour fabriquer une protéine donnée entraînera la libération par la cellule d’une plus grande quantité de cette protéine.
Remettre en question les principes biologiques établis
Cependant, une étude révolutionnaire de l’UCLA remet en question cette croyance de longue date, du moins dans le cas d’un type spécifique de cellules souches.
Les chercheurs ont examiné les cellules souches mésenchymateuses, qui résident dans la moelle osseuse et peuvent s’auto-renouveler ou se développer en cellules osseuses, adipeuses ou musculaires. Les cellules mésenchymateuses sécrètent un facteur de croissance protéique appelé VEGF-A, qui joue un rôle dans la régénération des vaisseaux sanguins et qui, selon les scientifiques, pourrait potentiellement réparer les dommages causés par les crises cardiaques, les lésions rénales, les maladies artérielles des membres et d’autres affections.
Des découvertes surprenantes dans la recherche sur les cellules souches
Lorsque les chercheurs ont comparé la quantité de VEGF-A libérée par chaque cellule mésenchymateuse avec l’expression de gènes dans la même cellule codant pour le VEGF-A, les résultats ont été surprenants : l’expression des gènes n’était que faiblement corrélée à la sécrétion réelle du facteur de croissance.
Les scientifiques ont identifié d’autres gènes mieux corrélés à la sécrétion de facteurs de croissance, dont un qui code pour une protéine présente à la surface de certaines cellules souches. En isolant les cellules souches avec cette protéine à leur surface, l’équipe a cultivé une population qui sécrétait de manière prolifique le VEGF-A et a continué à le faire quelques jours plus tard.
Implications pour la biotechnologie et la médecine
Les résultats, publiés le 11 décembre dans la revue Nature Nanotechnologiesuggèrent qu’une hypothèse fondamentale en biologie et en biotechnologie pourrait être reconsidérée, a déclaré l’auteur co-correspondant Dino Di Carlo, professeur d’ingénierie et de médecine Armond et Elena Hairapetian à l’école d’ingénierie UCLA Samueli.
« Le dogme central est le suivant : vous avez des instructions dans l’ADN, elles sont transcrites dans ARN, puis l’ARN est traduit en protéine », a déclaré Di Carlo, qui est également membre du California NanoSystems Institute de l’UCLA et du Eli et Edythe Broad Center of Regenerative Medicine and Stem Cell Research. « Sur cette base, de nombreux scientifiques ont supposé que si vous aviez plus d’ARN, vous auriez plus de protéines, puis plus de protéines libérées par la cellule. Nous avons remis en question cette hypothèse.
« Il semble que nous ne pouvons pas supposer que si un gène est exprimé à des niveaux plus élevés, il y aura une sécrétion plus élevée de la protéine correspondante. Nous avons trouvé un exemple clair où cela ne se produit pas, et cela soulève de nombreuses nouvelles questions.»
Les résultats pourraient contribuer à rendre la fabrication de traitements à base d’anticorps plus efficace et à définir de nouveaux traitements cellulaires plus efficaces. Connaître les bons commutateurs génétiques à inverser pourrait permettre l’ingénierie ou la sélection de cellules extraordinairement productives pour la fabrication ou l’administration de thérapies.
Percées dans l’analyse unicellulaire
L’étude de l’UCLA a été menée à l’aide d’un équipement de laboratoire standard complété par une technologie inventée par Di Carlo et ses collègues : des nanovials, des récipients microscopiques d’hydrogel en forme de bol, dont chacun capture une seule cellule et ses sécrétions. En tirant parti d’une nouvelle méthode analytique basée sur les nanovioles, les scientifiques ont pu relier la quantité de VEGF-A libérée par chacune des 10 000 cellules souches mésenchymateuses à un atlas cartographiant des dizaines de milliers de gènes exprimés par cette même cellule.
« La capacité de lier la sécrétion de protéines à l’expression des gènes au niveau cellulaire est très prometteuse pour les domaines de la recherche en sciences de la vie et du développement thérapeutique », a déclaré Kathrin Plath, professeur de chimie biologique à l’UCLA, membre du Broad Stem Cell Research. Center et auteur co-correspondant de l’étude. « Sans cela, nous n’aurions pas pu arriver aux résultats inattendus que nous avons trouvés dans cette étude. Nous avons désormais une opportunité passionnante d’apprendre de nouvelles choses sur les mécanismes qui sous-tendent les processus fondamentaux de la vie et d’utiliser ce que nous apprenons pour faire progresser la santé humaine.
Nouvelles pistes de développement thérapeutique
Alors que l’activation des instructions génétiques pour le VEGF-A présentait peu de corrélation avec la libération de la protéine, les chercheurs ont identifié un groupe de 153 gènes ayant des liens étroits avec la sécrétion du VEGF-A. Beaucoup d’entre eux sont connus pour leur fonction dans le développement des vaisseaux sanguins et la cicatrisation des plaies ; pour d’autres, leur fonction est actuellement inconnue.
L’une des principales correspondances code pour une protéine de surface cellulaire, IL13RA2, dont le but est mal compris. Son emplacement extérieur a permis aux scientifiques de l’utiliser plus facilement comme marqueur et de séparer ces cellules des autres. Les cellules avec IL13RA2 présentaient une sécrétion de VEGF-A 30 % plus élevée que les cellules dépourvues du marqueur.
Dans une expérience similaire, les chercheurs ont maintenu les cellules séparées en culture pendant six jours. À la fin de cette période, les cellules portant le marqueur sécrétaient 60 % plus de VEGF-A que les cellules sans ce marqueur.
Impact potentiel sur les applications cliniques
Bien que les thérapies basées sur les cellules souches mésenchymateuses se soient révélées prometteuses dans des études en laboratoire, des essais cliniques menés auprès de participants humains ont montré que bon nombre de ces nouvelles options étaient sûres mais inefficaces. La capacité de trier les sécréteurs élevés de VEGF-A à l’aide d’IL13RA2 pourrait aider à inverser cette tendance.
« Identifier une sous-population qui produit davantage et les marqueurs associés à cette population signifie que vous pouvez les séparer très facilement », a déclaré Di Carlo. « Une population de cellules très pures qui va produire des niveaux élevés de votre protéine thérapeutique devrait constituer une meilleure thérapie. »
Les nanovials sont disponibles dans le commerce auprès de Partillion Bioscience, une société cofondée par Di Carlo qui a démarré dans l’incubateur sur le campus du CNSI, Magnify.
Le premier auteur de l’étude est Shreya Udani, qui a obtenu un doctorat de l’UCLA en 2023. Les autres co-auteurs, tous affiliés à l’UCLA, sont le scientifique Justin Langerman ; Doyeon Koo, qui a obtenu un doctorat en 2023 ; les étudiants diplômés Sevana Baghdasarian et Citradewi Soemardy ; Brian Cheng, premier cycle; Simran Kang, qui a obtenu un baccalauréat en 2023 ; et Joseph de Rutte, titulaire d’un doctorat en 2020 et co-fondateur et PDG de Partillion.
L’étude a été soutenue par le Instituts nationaux de la santé et un prix de planification de la nanomédecine des cellules souches financé conjointement par le CNSI et le Broad Stem Cell Research Center.