Les femmes en âge de procréer sont plus susceptibles que les autres de signaler des problèmes intestinaux comme le syndrome du côlon irritable (SCI) et peuvent se sentir rejetées par les médecins, car les cliniciens attribuent souvent la douleur au régime alimentaire, au stress ou aux hormones.
Cela n’a jamais été juste « dans leur tête ». Une interaction complexe entre une hormone importante, des signaux chimiques, des populations rares de cellules intestinales et la production de bactéries intestinales pourrait expliquer pourquoi, rapportent des chercheurs le 18 décembre dans Science. Bien que les résultats concernent des souris, ils suggèrent de nouvelles opportunités de traitement.
La douleur intestinale est une expérience viscérale – littéralement, une douleur dans les viscères, provenant des nerfs qui se propagent dans tout le torse et l’abdomen. « Il peut s'agir de ballonnements, d'une douleur aiguë ou simplement d'une douleur constante et sourde », explique David Julius, neurophysiologiste à l'Université de Californie à San Francisco. Environ 10 pour cent de la population mondiale – principalement des femmes – souffre de symptômes du SCI, qui peuvent survenir avec de la diarrhée, de la constipation ou une combinaison des deux.
« Ce qui rend la situation si grave, c'est que ces femmes ressentent cette douleur, elles consultent un médecin… et elles ont tout simplement été ignorées », explique Holly Ingraham, physiologiste également à l'Université de Californie à San Francisco.
Ingraham et Julius savaient que l'hormone œstrogène jouait un rôle dans ce type de douleur, qui peut fluctuer en fonction du cycle menstruel et de la grossesse. Dans un article de 2023, ils ont montré que les souris femelles sont plus sensibles à cette douleur viscérale que les mâles. Sans œstrogène, cette sensibilité supplémentaire a disparu.
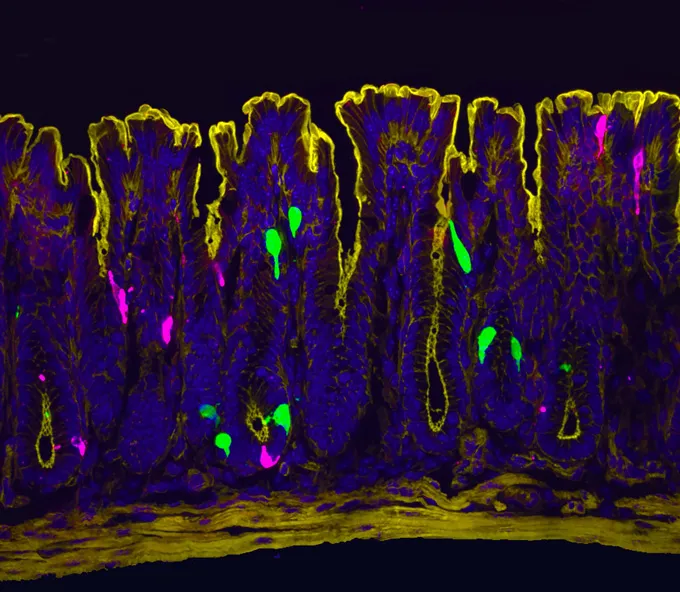
Les chercheurs se sont immédiatement mis à la recherche de cellules susceptibles de détecter les œstrogènes dans l’intestin. Pour affecter un organe donné, ses cellules doivent posséder des protéines appelées récepteurs qui reconnaissent les œstrogènes et déclenchent des signaux en réponse.
Ingraham, Julius et leurs collègues étaient sûrs que les récepteurs se trouvaient sur des cellules rares disséminées dans le gros intestin. Ces cellules entérochromaffines produisent 90 pour cent de la sérotonine du corps, un messager chimique important. Cette sérotonine est captée par les cellules nerveuses de l’intestin, envoyant des signaux de douleur au cerveau. La conclusion simple, dit Julius, est que ces cellules entérochromaffines pourraient détecter les œstrogènes et libérer de la sérotonine en réponse. Mais quand les scientifiques ont regardé, ils « n’ont cessé de trouver un blanc ».
À leur grande surprise, les scientifiques ont découvert que les œstrogènes étaient liés à la douleur intestinale via un processus multicellulaire – une version cellulaire du téléphone de jeu.
Des tests avec des souris spécialement conçues ont révélé des récepteurs d’œstrogènes sur un autre type de cellule intestinale rare : la cellule L. Lorsque l’œstrogène atteint les cellules L du côlon, ces cellules produisent à leur tour un autre récepteur appelé OLFR78 et l’affichent à leur surface. Des tests avec des cellules L individuelles ont montré que le récepteur répond aux acides gras à chaîne courte produits par les microbes intestinaux en réponse à certains sucres.
Après avoir détecté les acides gras, les cellules L pompent ensuite une hormone appelée peptide YY (PYY). En utilisant des cellules de souris cultivées dans des structures intestinales simplifiées appelées organoïdes, l’équipe a démontré que PYY se dirige vers les cellules entérochromaffines, qui produisent finalement une poussée de sérotonine – déclenchant des signaux nerveux pour envoyer des messages douloureux au cerveau.
Cette interaction complexe offre de nouvelles options pour traiter les douleurs intestinales chroniques, explique Marie-Isabelle Garcia, biologiste moléculaire et cellulaire à l'Université Libre de Bruxelles en Belgique, qui n'a pas participé à l'étude. Les traitements actuels ciblent la sérotonine, mais d’autres pourraient cibler le PYY, les récepteurs des œstrogènes dans l’intestin ou le récepteur OLFR78.
Les résultats pourraient expliquer pourquoi certains patients bénéficient d’un soulagement grâce à un régime pauvre en sucres appelé FODMAPS – privant les microbes intestinaux de matière pour les acides gras à chaîne courte qui stimulent les cellules L dans cette voie de la douleur. Sans les FODMAPS, les personnes peuvent avoir des pics de sérotonine intestinale moins nombreux ou moins graves.
Cette voie pourrait également aider à expliquer pourquoi les modifications des œstrogènes peuvent être si étroitement liées aux symptômes du SCI. Et bien sûr, dit Ingraham, le développement de problèmes intestinaux pourrait être une combinaison de susceptibilité, de régime alimentaire et d’autres facteurs comme une maladie au bon moment. « Toutes les femmes en âge de procréer n'ont pas développé le SCI », dit-elle. « Je pense qu'il doit absolument y avoir un autre facteur. »